
Receber o diagnóstico de Doença de Parkinson ou de algum tipo de parkinsonismo pode gerar muitas dúvidas e preocupações. É natural pensar:
“Será que tem tratamento?”
“Vou ter que parar de trabalhar?”
“Vou ficar dependente dos outros?”
A boa notícia é que sim, existe tratamento. E, quando feito da maneira certa, com acompanhamento especializado, ele pode melhorar muito a sua vida.
Neste artigo, vou te explicar de forma simples e clara:
- Quais são os principais medicamentos usados no tratamento do Parkinson
- O que muda no tratamento quando não é Parkinson, mas sim um parkinsonismo atípico
- Quando considerar a cirurgia cerebral (DBS)
- E quais são os cuidados essenciais para viver bem com a doença
Se você ou alguém da sua família tem Parkinson, saiba:
Você não está sozinho. E não precisa passar por isso sem orientação.
Quem é o médico que cuida de Parkinson?

A Dra. Viviane M. Felici, é médica neurologista, especialista em tremores e Doença de Parkinson, com atendimento particular em seu consultório em Presidente Prudente.
Seu trabalho é oferecer um cuidado atento, humano e personalizado. Cada sintoma conta uma história — e escutar com calma e atenção faz toda a diferença no diagnóstico e no tratamento.
Formou-se em Medicina pela UNOESTE, como segunda melhor aluna da turma, e realizou sua especialização em Neurologia no Hospital do Servidor Público Estadual de São Paulo (HSPE-SP), referência na formação de neurologistas no país.
Além disso, possui subespecialização em Distúrbios do Movimento, área que abrange condições como a Doença de Parkinson e Parkinsonismos Atípicos.
Se você ou alguém da sua família tem percebido tremores nas mãos, lentidão para se movimentar, rigidez muscular ou outros sinais que possam indicar alterações neurológicas, saiba que não precisa conviver com a dúvida ou com o medo
Agendar uma consulta com a Dra. Viviane, neurologista especialista em tremores e Parkinson, pode fazer toda a diferença para um diagnóstico preciso, tratamento adequado e melhora na qualidade de vida.
Veja as avaliações dos pacientes sobre o atendimento da Dra Viviane M. Felici:





Tratamento de Parkinson e Parkinsonismos
- Quem é o médico que cuida de Parkinson?
- Veja as avaliações dos pacientes sobre o atendimento da Dra Viviane M. Felici:
- O que é tratado no Parkinson e nos Parkinsonismos Atípicos?
- Medicamentos usados na Doença de Parkinson
- Flutuações motoras e discinesias
- E quando os remédios não são mais suficientes?
- Sintomas não motores: o que também precisa de cuidado
- Nem só de tremor se faz o Parkinson
- Quais são os principais sintomas não motores?
- 1. Alterações cognitivas e de memória
- 2. Alterações do sono
- 3. Digestão lenta e sensação de empachamento
- 4. Intestino preso (prisão de ventre)
- 5. Depressão, ansiedade e apatia
- 6. Perda do olfato
- 7. Queda de pressão ao levantar (hipotensão postural)
- 8. Alterações no apetite e na deglutição
- 9. Fadiga e cansaço
- Tratamento dos Parkinsonismos Atípicos
- Reabilitação: parte essencial do tratamento
- Fisioterapia: equilíbrio, marcha, mobilidade e prevenção de quedas
- Fonoaudiologia: fala, deglutição e comunicação
- Terapia ocupacional: adaptação da rotina e autonomia
- Apoio psicológico: enfrentando o diagnóstico com leveza
- Atividades físicas e sociais: o papel da dança, caminhada, música, hidroginástica
- Alimentação e estilo de vida
- Cuidados com a medicação ao longo do tempo
- Dúvidas frequentes de quem convive com Parkinson
- A importância do acompanhamento com especialista
- Conclusão: Parkinson tem tratamento — e ele funciona
- Leia também:
O que é tratado no Parkinson e nos Parkinsonismos Atípicos?

Quando falamos em tratamento da Doença de Parkinson e dos parkinsonismos, é importante entender uma coisa:
O foco não é curar a doença, mas sim cuidar dos sintomas.
Essas doenças afetam o movimento do corpo e, com o tempo, podem trazer outros sintomas que vão além dos tremores.
O tratamento tem como objetivo:
- Reduzir os tremores
- Melhorar a rigidez muscular
- Aumentar a agilidade dos movimentos
- Evitar quedas
- Melhorar o sono
- Tratar a ansiedade ou a depressão
- Melhorar intestino preso
- Proteger a memória e o raciocínio
Cada pessoa sente a doença de um jeito. Tem gente que treme muito, mas anda bem. Outras quase não tremem, mas têm dificuldade para caminhar ou ficam muito travadas.
Por isso, o tratamento é sempre individualizado. Não existe uma receita única que funcione para todo mundo.
O que o neurologista faz é avaliar os sintomas de cada pessoa, entender quais estão atrapalhando mais, e montar um plano de tratamento sob medida — com remédios, atividades, terapias e orientações específicas.
Além disso, o tratamento vai mudando com o tempo.
Às vezes é preciso ajustar as doses, trocar medicações ou incluir novos cuidados conforme os sintomas evoluem.
O mais importante é saber que, com o tratamento certo e o acompanhamento contínuo, é possível viver com mais leveza, independência e qualidade de vida.
Medicamentos usados na Doença de Parkinson

O tratamento da Doença de Parkinson começa, na maioria dos casos, com medicamentos que melhoram os sintomas motores, como tremor, rigidez e lentidão.
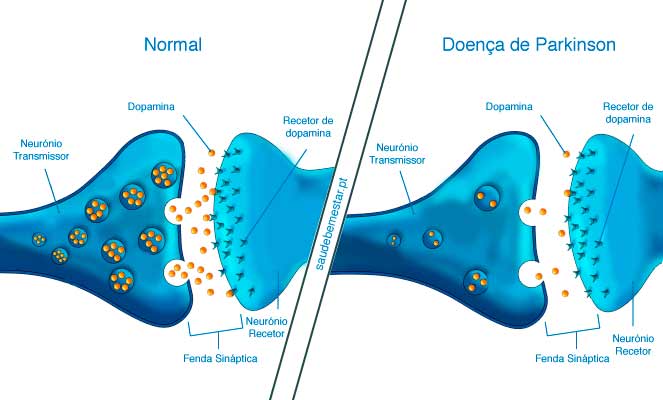
Esses remédios não curam a doença, mas ajudam o cérebro a lidar melhor com a falta de dopamina — a substância que está em menor quantidade no Parkinson.
Os principais medicamentos são:
| Nome do remédio | Para que serve |
| Levodopa (ex: Prolopa, Carbidopa) | É o mais eficaz. Melhora os movimentos, o tremor e a rigidez muscular. |
| Agonistas dopaminérgicos (ex: Pramipexol, Rotigotina) | Imitam a ação da dopamina. Úteis no início ou junto com a levodopa. |
| Inibidores da MAO-B (ex: Safinamida, Rasagilina) | Aumentam o tempo de ação da dopamina no cérebro. Ajudam em estágios iniciais. |
| Inibidores da COMT (ex: Entacapona) | Prolongam o efeito da levodopa, usados quando o remédio “sai do efeito” rápido. |
| Amantadina | Ajuda em casos de discinesias (movimentos involuntários causados pelos remédios). |
| Anticolinérgicos (ex: Biperideno ou Akineton) | Mais usados para tremores em pacientes jovens. Devem ser usados com cuidado em idosos. |
Cada pessoa responde de um jeito ao remédio.
Por isso, o neurologista testa, ajusta doses e acompanha de perto como o paciente está reagindo.
Pontos importantes:
- A Levodopa continua sendo o remédio mais eficaz, mesmo após muitos anos de uso.
- Em estágios iniciais, pode-se associar outros remédios, para postergar a necessidade de doses maiores de Levodopa.
- Com o tempo, é comum que o remédio pareça durar menos tempo. Isso se chama “flutuação motora”.
- Quando isso acontece, o médico pode dividir melhor os horários, mudar as doses ou incluir outros remédios que prolonguem o efeito.
Levodopa: o principal remédio
A levodopa é o remédio mais conhecido e o mais eficaz para controlar os sintomas do Parkinson. Ela funciona como uma “fórmula mágica” que o cérebro transforma em dopamina, a substância que falta na doença.
Quando tomada, a levodopa ajuda a melhorar o tremor, a rigidez e a lentidão dos movimentos, trazendo mais qualidade de vida para o paciente.
Por ser muito eficaz, geralmente é o primeiro remédio indicado quando os sintomas começam a interferir nas atividades do dia a dia.
Para evitar que a levodopa seja destruída antes de chegar ao cérebro, ela vem combinada com outros remédios chamados inibidores da descarboxilase, que permitem que a levodopa chegue melhor ao cérebro.
Além disso, existem várias apresentações da levodopa (Exemplo: Prolopa), e cada uma pode ser indicada para uma situação específica:
- Prolopa 200/50mg: dosagem mais alta
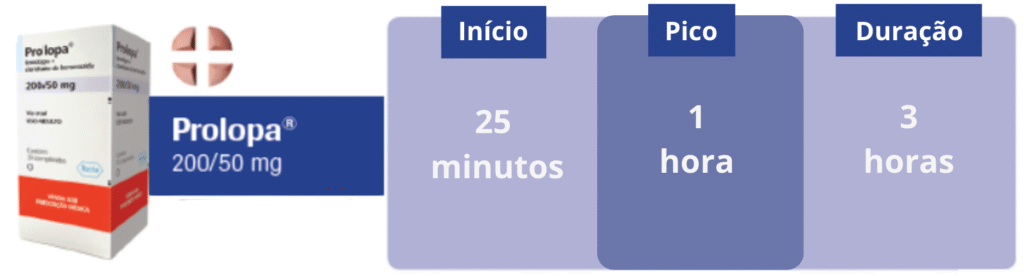
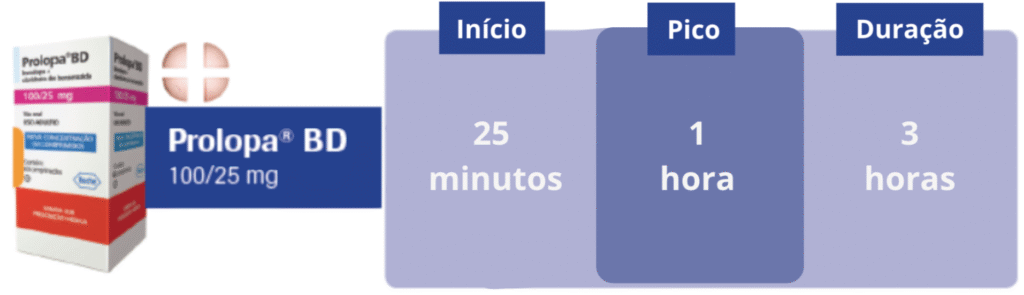
- Prolopa BD 100/25mg (baixa dose): tem a metade da dose do Prolopa “comum” e é útil quando precisamos dividir melhor as doses ao longo do dia ou usar doses menores em pacientes que têm efeitos colaterais com doses mais altas.
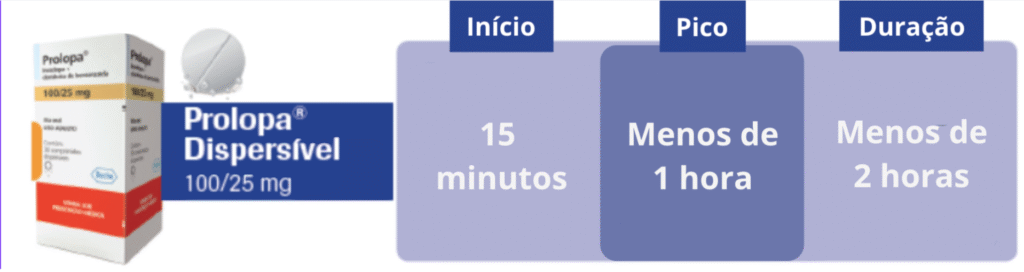
- Prolopa dispersível 100/25mg: é uma versão que pode ser dissolvida na água, usada quando o paciente tem dificuldade para engolir comprimidos, usa sonda para alimentação ou quando se deseja um efeito mais rápido (por exemplo, ao acordar com o corpo travado)
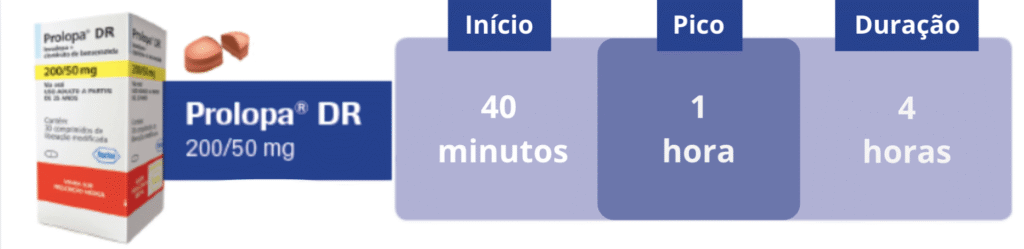
- Prolopa DR 200/50mg: tem dupla liberação, uma mais rápida e outra mais lenta. Pode ser usado quando precisamos que o remédio dure mais tempo ou para prolongar o efeito durante a noite
- Prolopa HBS 100/25mg (de liberação modificada): tem absorção lenta e variável. Pode ser usado em pacientes que acordam muito travados pela manhã, para prolongar o efeito da levodopa durante a noite e madrugada.
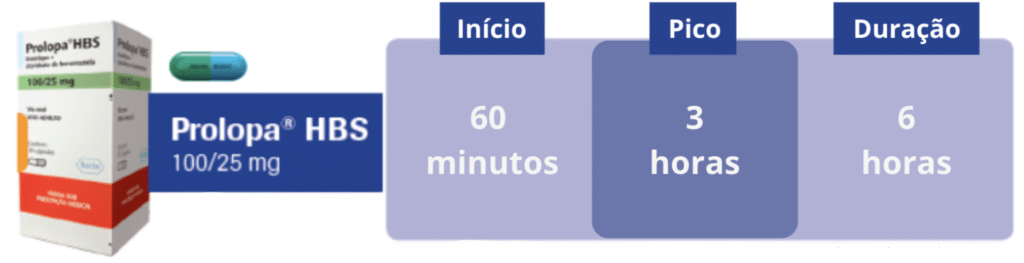
Cada paciente pode precisar de uma ou uma combinação dessas formulações, dependendo dos horários em que os sintomas pioram, da resposta aos remédios e da rotina de vida.
Por isso, o acompanhamento com um neurologista especialista em distúrbios do movimento é essencial para ajustar corretamente as doses e os horários da levodopa.
Outros medicamentos que ajudam a controlar os sintomas
Além da levodopa, existem outros remédios que também ajudam a melhorar os sintomas do Parkinson. Eles podem ser usados sozinhos ou em combinação, dependendo da necessidade.
Agonistas dopaminérgicos
Esses remédios imitam a ação da dopamina no cérebro. Podem ser usados no começo da doença ou junto com a levodopa para ajudar a controlar melhor os sintomas.
Exemplos: pramipexol e rotigotina (adesivo).
Eles podem causar alguns efeitos colaterais, como sonolência durante o dia, inchaço nas pernas ou tontura. Em alguns casos, também podem mexer com o comportamento e causar um problema chamado transtorno do controle do impulso.
Isso significa que a pessoa pode desenvolver compulsões, como gastar demais, jogar em excesso, comer sem controle ou ter um aumento fora do comum do interesse por sexo. Nem todo mundo tem esse efeito, mas é importante que o paciente e a família fiquem atentos.
Com acompanhamento regular, o neurologista pode ajustar a medicação caso isso aconteça.
Inibidores da MAO-B
Ajudam a aumentar a dopamina que já existe no cérebro, bloqueando a sua quebra.
Exemplos: selegilina, rasagilina, safinamida.
Eles são usados em estágios iniciais ou como complemento à levodopa, em pacientes com flutuações motoras.
Inibidores da COMT
Também prolongam o efeito da levodopa, impedindo que ela seja destruída muito rápido.
Exemplos: entacapona.
São indicados quando o efeito da levodopa começa a durar menos tempo.
Amantadina
Ajuda a reduzir tremores e também pode diminuir os movimentos involuntários causados pela levodopa (discinesias).
Tem efeito moderado e pode causar alguns efeitos colaterais, como inchaço ou confusão em pessoas mais velhas.
Anticolinérgicos (em casos específicos)
São usados principalmente para controlar tremores em pacientes jovens e com poucos sintomas.
Exemplo: Biperideno
Podem causar efeitos como boca seca, dificuldade para urinar ou confusão, por isso são indicados com cuidado.
Quando começar os remédios?
Hoje em dia, o tratamento da Doença de Parkinson costuma ser iniciado assim que há suspeita do diagnóstico, sem esperar os sintomas piorarem.
A decisão de começar os remédios depende de como os sintomas estão afetando sua vida.
Se os sintomas forem bem leves e houver dúvida no diagnóstico, o neurologista pode optar por pedir os exames de investigação e esperar os resultados antes de iniciar o tratamento, mas acompanhando de perto e com atenção.
Se os sintomas já são claros e estão interferindo no dia a dia, o tratamento pode começar mesmo antes da confirmação completa do diagnóstico, como um teste para ver se há melhora.
Cada pessoa é diferente, e o neurologista vai avaliar com cuidado qual é o melhor momento para começar os medicamentos, sempre pensando no seu bem-estar e na sua qualidade de vida.
Efeitos colaterais: o que pode acontecer e como lidar

Como todo medicamento, os remédios para Parkinson podem causar efeitos colaterais, mas nem todo mundo tem esses problemas.
Alguns dos efeitos mais comuns incluem:
- Náuseas ou dores de cabeça (mais comuns no início do tratamento)
- Sonolência, cansaço ou inchaço (especialmente com os agonistas dopaminérgicos)
- Movimentos involuntários (discinesias), que podem aparecer com o uso prolongado da levodopa
- Confusão ou alucinações, especialmente em pessoas mais idosas
- Compulsão por comida, compra, jogo e sexo
Se algum efeito aparecer, é importante conversar com o neurologista para ajustar a medicação ou usar tratamentos para minimizar esses sintomas.
A medicação “perde o efeito com o tempo”?

Muitos pacientes e familiares perguntam se os remédios para Parkinson perdem o efeito com o tempo.
A resposta é: não exatamente.
O que acontece é que, à medida que a doença evolui, o cérebro vai ficando menos capaz de armazenar e usar a dopamina, mesmo com o remédio.
Por isso, o tempo em que o medicamento faz efeito pode ficar mais curto. Isso é chamado de flutuação motora.
Você pode perceber que, no começo, o remédio funciona bem por muitas horas, mas depois de um tempo, ele começa a “sair do efeito” mais rápido. A pessoa pode sentir os sintomas voltando antes da hora da próxima dose.
Quando isso acontece, o neurologista pode:
- Ajustar os horários das doses, para evitar que o efeito “acabe” antes da próxima medicação
- Acrescentar remédios que prolonguem a ação da dopamina, como os inibidores da COMT ou da MAO-B
- Avaliar outras opções, como a cirurgia de estimulação cerebral, em casos selecionados
Por isso, mesmo que o remédio pareça “não funcionar tão bem” depois de um tempo, existem muitas formas de ajustar o tratamento para que a qualidade de vida continue boa.
É muito importante manter o acompanhamento com o neurologista para essas adaptações.
Flutuações motoras e discinesias
Com o passar do tempo, algumas pessoas com Parkinson podem perceber que os sintomas não ficam mais tão bem controlados o tempo todo.
Isso acontece por causa das chamadas flutuações motoras e das discinesias. Entender esses termos ajuda a lidar melhor com a doença e a ajustar o tratamento.
O que são flutuações motoras?
As flutuações motoras são variações no controle dos movimentos ao longo do dia.
Imagine que o remédio para Parkinson funciona como um “escudo” que protege você dos sintomas. Quando o remédio está “ativo” (chamamos isso de “ON”), os movimentos ficam melhores, o tremor e a rigidez diminuem, e a pessoa se sente mais livre.
Mas, quando o remédio começa a perder o efeito (chamamos isso de “OFF”), os sintomas voltam, e o paciente pode sentir tremores, rigidez e lentidão novamente.
Esses altos e baixos acontecem porque, com o tempo, o cérebro tem mais dificuldade para armazenar a dopamina, e o remédio precisa ser tomado com mais frequência ou ajustado para manter o efeito constante.
O que é discinesia e por que ela aparece?

Discinesia é o nome que damos aos movimentos involuntários, como balanços, torções ou gestos que a pessoa não consegue controlar.
Esses movimentos geralmente aparecem quando o remédio está no auge do efeito, ou seja, quando a dopamina está em alta no cérebro.
Embora esses movimentos possam parecer estranhos ou desconfortáveis, eles não são um sinal de piora da doença — e sim um efeito colateral do tratamento.
A discinesia é mais comum em quem usa a levodopa por vários anos e pode ser mais intensa em doses altas.
Como ajustar o tratamento nesses casos?

Quando o paciente começa a ter flutuações motoras ou discinesias, é importante conversar com o neurologista para ajustar o tratamento.
Algumas estratégias são:
- Dividir a dose dos remédios em horários mais próximos, para evitar a queda do efeito
- Usar remédios que prolonguem o tempo de ação da levodopa, como os inibidores da COMT ou da MAO-B
- Adicionar outros medicamentos que ajudam a controlar os sintomas sem causar discinesia
- Em alguns casos, indicar a cirurgia de Estimulação Cerebral Profunda (DBS), que pode reduzir tremores, rigidez e discinesias
O objetivo é manter os sintomas sob controle pelo maior tempo possível, com a menor quantidade de efeitos colaterais.
Com o acompanhamento correto, é possível viver melhor e com mais qualidade de vida.
E quando os remédios não são mais suficientes?
Com o tempo, pode chegar um momento em que os remédios não controlam tão bem os sintomas do Parkinson. Isso é normal e faz parte da evolução da doença.
Nessas situações, existem outras opções para melhorar a qualidade de vida e o controle dos movimentos.
Uma das mais importantes é a cirurgia de Estimulação Cerebral Profunda, conhecida como DBS, “chip no cérebro” ou “marcapasso cerebral”.
Estimulação Cerebral Profunda (DBS): o que é e como funciona
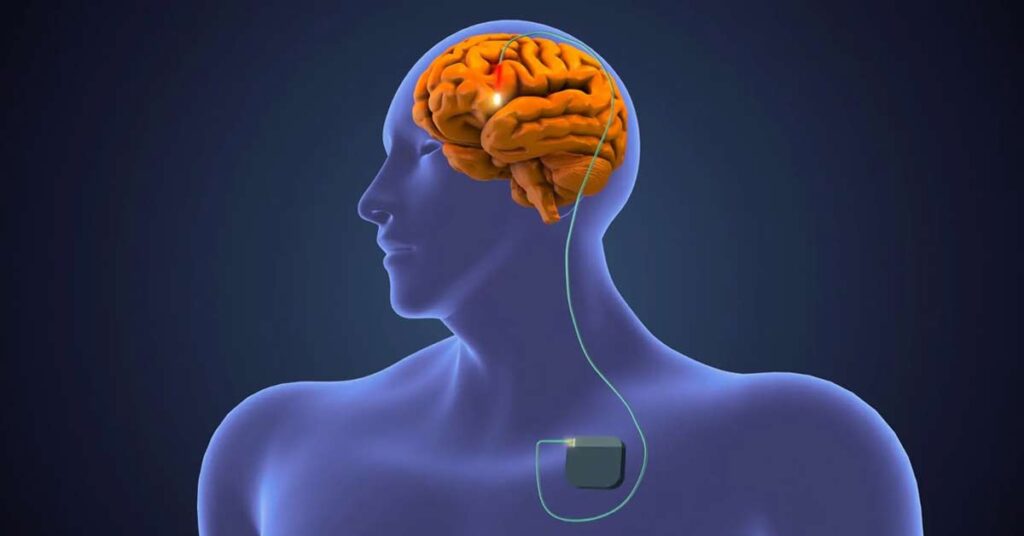
A Estimulação Cerebral Profunda (DBS) é uma cirurgia que coloca pequenos eletrodos em áreas específicas do cérebro.
Esses eletrodos enviam pequenos estímulos elétricos que ajudam a “regular” os sinais que controlam os movimentos, diminuindo tremores, rigidez e movimentos involuntários.
Funciona como um “marca-passo” para o cérebro, ajustando a atividade das células nervosas.
É importante saber que a cirurgia não cura a doença e não substitui os remédios. Muitas vezes, é possível diminuir as doses dos medicamentos, mas a maioria dos pacientes continua tomando remédios mesmo após o DBS.
Podemos pensar no DBS como um “remédio que associamos” ao tratamento, mas que não é tomado pela boca — ele é um aparelho que atua diretamente no cérebro para ajudar a controlar os sintomas.
Essa cirurgia não cura o Parkinson, mas pode melhorar muito os sintomas e a qualidade de vida quando os remédios não são mais suficientes.
Quem pode fazer a cirurgia?
Nem todo paciente com Parkinson é candidato à DBS. Para saber se a cirurgia é indicada, o neurologista especialista em distúrbios do movimento faz uma avaliação cuidadosa.
Em geral, o candidato ideal:
- Tem sintomas que melhoram com a levodopa, mas que apresentam flutuações e discinesias que atrapalham o dia a dia
- Está em boa condição geral de saúde para passar por cirurgia
- Não tem demência grave, doença psiquiátrica grave ou outras doenças que possam complicar o procedimento
Essa avaliação inclui exames, testes de medicação e discussões com a equipe médica.
Quais sintomas melhoram mais com o DBS?
A cirurgia costuma ajudar principalmente:
- Tremores que não melhoram só com remédios
- Rigidez muscular
- Lentidão nos movimentos
- Discinesias (movimentos involuntários causados pelo remédio)
No entanto, o DBS não é tão eficaz para sintomas como:
- Alterações no equilíbrio que causam quedas frequentes
- Problemas de memória e raciocínio
- Sintomas não motores, como constipação ou alterações do sono
Riscos, benefícios e cuidados no pós-operatório
Como toda cirurgia, o DBS tem riscos, mas eles são baixos quando feita em centros especializados.
Possíveis riscos incluem infecção, sangramento ou efeitos colaterais temporários, que o médico sempre explica antes do procedimento.
Os benefícios são um melhor controle dos sintomas motores, menos tremores e discinesias, e maior independência no dia a dia.
No pós-operatório, é importante:
- Fazer ajustes nos aparelhos que controlam a estimulação cerebral
- Manter o acompanhamento com o neurologista e equipe multidisciplinar
- Seguir orientações para evitar complicações e garantir uma boa recuperação
Com o tempo, muitos pacientes relatam melhora importante na qualidade de vida e maior autonomia.
Sintomas não motores: o que também precisa de cuidado
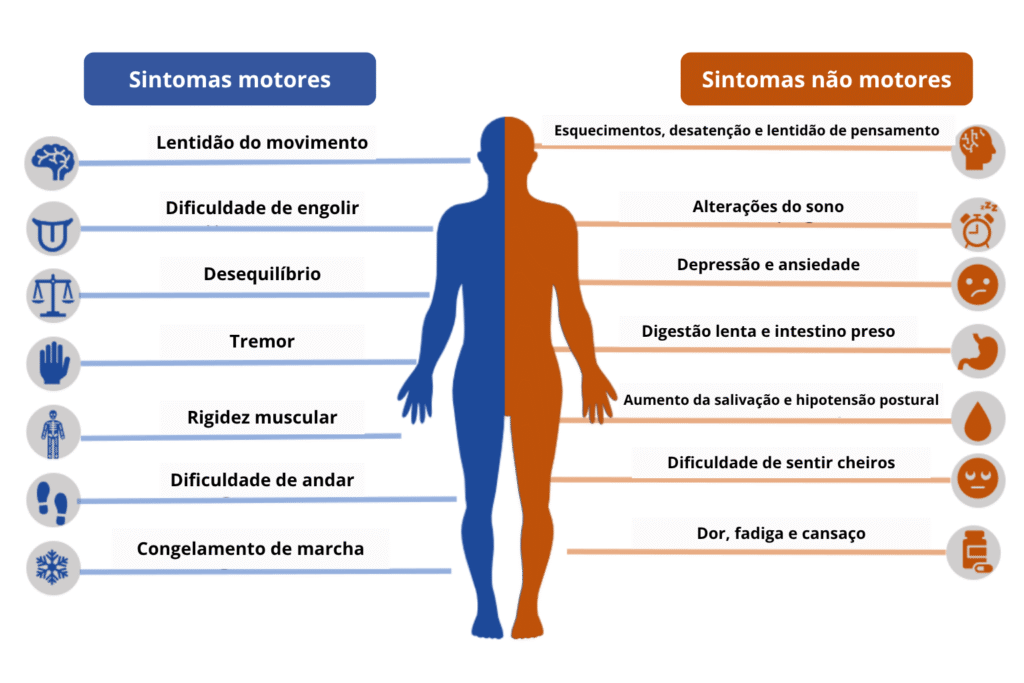
Nem só de tremor se faz o Parkinson
Quando falamos em Doença de Parkinson, a primeira imagem que vem à cabeça costuma ser a de alguém com tremores.
Mas a verdade é que o Parkinson vai muito além do tremor. Ele também pode afetar o sono, o intestino, o humor, a memória e até a energia do dia a dia.
Esses são os chamados sintomas não motores — e são muito comuns. Em muitos casos, eles aparecem antes mesmo do tremor ou da rigidez.
Apesar de não serem tão visíveis, esses sintomas podem incomodar bastante e atrapalhar a qualidade de vida. Por isso, merecem a mesma atenção e cuidado que os sintomas motores.
Ignorar esses sinais pode atrasar o diagnóstico ou dificultar o controle da doença. Já quando o neurologista identifica cedo e trata de forma adequada, é possível ter uma vida muito mais leve.
No próximo tópico, vamos mostrar quais são os principais sintomas não motores do Parkinson e como lidar com eles.
Quais são os principais sintomas não motores?
A Doença de Parkinson não afeta apenas os movimentos. Ela também pode causar sintomas “invisíveis”, que acontecem por alterações no funcionamento do cérebro, do intestino, do sono e até das emoções.
Veja os principais sintomas não motores:
1. Alterações cognitivas e de memória

Algumas pessoas com Parkinson podem sentir dificuldade de concentração, esquecimentos leves ou lentidão para pensar.
Isso pode surgir nas fases iniciais e tende a se intensificar com o tempo.
Estimular o cérebro, manter uma boa rotina de sono e tratar outros fatores como ansiedade ajudam bastante.
2. Alterações do sono
Os problemas de sono são muito comuns em quem tem Parkinson — e muitas vezes aparecem anos antes dos sintomas motores.
Alguns dos sintomas mais frequentes são:
- Dificuldade para pegar no sono ou para manter o sono
- Acordar várias vezes durante a noite
- Excesso de sono durante o dia
- Sentir-se cansado mesmo depois de dormir

Outro distúrbio importante é o chamado transtorno comportamental do sono REM (imagem acima).
Nesse caso, a pessoa se mexe muito à noite, fala durante o sono ou até “encena” os sonhos, como se estivesse lutando ou fugindo de algo.
Esse sintoma pode surgir anos antes de qualquer tremor ou lentidão, e é um dos primeiros sinais de alerta que o corpo dá.
Quando isso acontece com frequência, o ideal é tratar com medicações específicas — como Melatonina e Clonazepam – tanto para proteger o paciente de possíveis quedas e machucados, quanto para garantir uma melhor qualidade de sono.
Dormir bem faz parte do tratamento do Parkinson e ajuda a melhorar o humor, a disposição e até a resposta aos remédios.
3. Digestão lenta e sensação de empachamento
Algumas pessoas com Parkinson sentem que a comida “fica parada” no estômago, como se a digestão demorasse a acontecer.
É comum ter sensação de estômago cheio, inchaço ou enjoo leve após as refeições.
Isso acontece porque, assim como o corpo fica mais lento, os músculos do estômago e do intestino também ficam.
A movimentação que empurra os alimentos ao longo do sistema digestivo pode ficar mais devagar — e isso atrasa a digestão.
O que pode ajudar:
- Fazer refeições menores e mais frequentes, com intervalos regulares
- Evitar refeições muito pesadas ou com muita gordura
- Evitar deitar logo após comer
- Se os sintomas persistirem, o médico pode indicar remédios que estimulam a digestão
Quando bem manejado, esse sintoma pode melhorar muito e evitar outros problemas, como a diminuição do apetite ou dificuldade para absorver os remédios.
Por isso, vale a pena conversar com o neurologista se você perceber que está sempre empachado ou com digestão lenta.
4. Intestino preso (prisão de ventre)
É um dos sintomas mais comuns do Parkinson — e muitas vezes aparece anos antes do diagnóstico.
O intestino funciona mais devagar, e isso pode causar desconforto, sensação de inchaço e esforço para evacuar.
Mas a boa notícia é que, na maioria dos casos, mudanças simples na alimentação já ajudam muito!
Dicas que funcionam bem:
- Comer mais fibras, como frutas, legumes, verduras e cereais integrais
- Beber bastante ÁGUA ao longo do dia — isso é fundamental!
→ Se a pessoa consome fibras sem tomar água, o intestino pode ficar ainda mais preso.
Incluir alimentos que ajudam a “soltar” o intestino, como:

- Ameixa e ameixa seca
- Laranja com bagaço
- Mamão
- Abacate
- Linhaça ou chia hidratadas
Além disso, manter uma rotina de horários, fazer atividade física leve e, se necessário, usar medicações orientadas pelo médico pode ajudar bastante.
O ideal é não esperar o problema se agravar para pedir ajuda. Intestino funcionando bem é sinal de mais saúde e mais conforto no dia a dia!
5. Depressão, ansiedade e apatia

Essas alterações são comuns e fazem parte da doença.
Não são “fraqueza” nem “frescura”.
Elas acontecem por mudanças químicas no cérebro e devem ser tratadas com acolhimento e, quando necessário, medicação e apoio psicológico.
6. Perda do olfato
Muitas pessoas com Parkinson param de sentir cheiros ainda antes dos tremores.
Esse sintoma costuma passar despercebido, mas é um sinal precoce importante.
7. Queda de pressão ao levantar (hipotensão postural)

Algumas pessoas com Parkinson sentem tontura, visão escurecida ou até sensação de desmaio ao se levantar da cama ou da cadeira. Isso acontece por causa da queda da pressão arterial, conhecida como hipotensão postural.
Esse sintoma costuma aparecer nas fases mais avançadas da doença, quando o corpo já está mais comprometido.
⚠️ Mas se a queda de pressão surge logo no início, ela pode ser um sinal de alerta para outro tipo de doença que se parece com o Parkinson: os parkinsonismos atípicos, como a Atrofia de Múltiplos Sistemas (AMS).
Por isso, sempre que há esse tipo de queixa, é importante contar para o neurologista. Com ajustes na alimentação, mudança de hábitos e, em alguns casos, medicações específicas, dá para controlar os sintomas e evitar quedas e desmaios.
8. Alterações no apetite e na deglutição
Com o tempo, a doença pode causar dificuldade para mastigar ou engolir, aumentando o risco de engasgos.
Por isso, o acompanhamento com fonoaudióloga é essencial.
9. Fadiga e cansaço
Mesmo com os exames normais, a pessoa sente o corpo cansado, sem energia.
Essa fadiga intensa é parte da doença e pode melhorar com ajustes no tratamento, fisioterapia, exercícios leves e boa qualidade de sono.
Esses sintomas nem sempre aparecem todos de uma vez, e cada pessoa pode sentir de forma diferente.
O mais importante é conversar com o neurologista sobre tudo que estiver sentindo — mesmo que pareça pequeno. Isso faz diferença no diagnóstico e no sucesso do tratamento.
Tratamento dos Parkinsonismos Atípicos
Os parkinsonismos atípicos são um grupo de doenças que “imitam” o Parkinson, dando tremores, rigidez e lentidão nos movimentos, mas têm causas diferentes e um comportamento diferente no corpo.
O tratamento dessas condições costuma ser mais difícil, pois elas geralmente respondem menos aos remédios usados no Parkinson clássico. Mesmo assim, existem formas de aliviar sintomas e melhorar a qualidade de vida.
Eles respondem aos mesmos remédios do Parkinson?
Na maioria dos casos, os parkinsonismos atípicos não respondem tão bem aos remédios tradicionais do Parkinson, como a levodopa.
Alguns pacientes podem até sentir alguma melhora, mas geralmente o efeito é menor e dura menos tempo.
Por isso, o acompanhamento médico constante é fundamental para ajustar o tratamento e oferecer o melhor cuidado possível.
Além disso, o tratamento também foca em aliviar os sintomas não motores, como dificuldades na fala, problemas de equilíbrio, e alterações cognitivas, sempre buscando manter a melhor qualidade de vida.
O que esperar do tratamento nos casos de:
1. Atrofia de Múltiplos Sistemas (AMS)

A AMS é uma condição rara que afeta várias partes do corpo ao mesmo tempo, incluindo os movimentos, o equilíbrio e funções automáticas, como o controle da pressão arterial e da bexiga.
Um dos pontos mais importantes é que a AMS costuma evoluir de forma mais rápida do que o Parkinson, levando muitos pacientes a precisar de cadeira de rodas em poucos anos após o início dos sintomas.
Os remédios usados para o Parkinson podem ser tentados, mas geralmente não funcionam tão bem nesses casos.
O tratamento é voltado para aliviar os sintomas, evitar quedas, controlar as oscilações da pressão e ajudar nas dificuldades para urinar.
A fisioterapia e a terapia ocupacional são fundamentais para manter a mobilidade e adaptar as tarefas do dia a dia.
Além disso, o acompanhamento com equipe multidisciplinar (fisioterapeuta, fonoaudiólogo, terapeuta ocupacional e neurologista) é essencial para oferecer mais conforto, segurança e autonomia ao paciente.
2. Paralisia Supranuclear Progressiva (PSP)
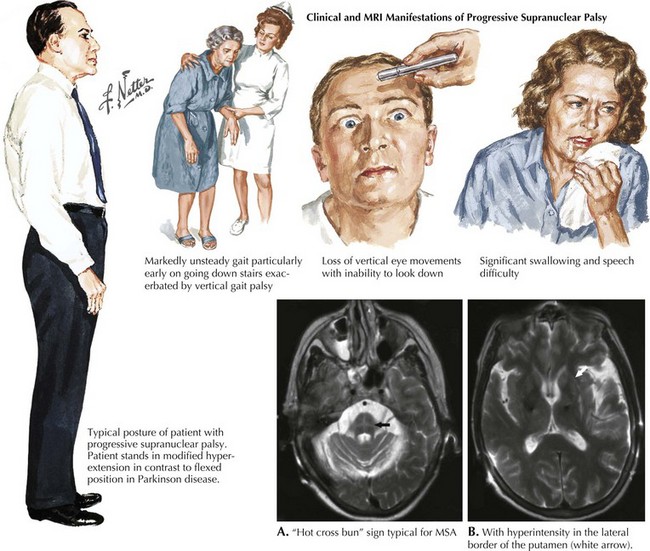
A Paralisia Supranuclear Progressiva (PSP) dá os seguintes sintomas:
- Rigidez
- Postura de hiperextensão do tronco – chamada retocollis
- Dificuldade para olhar para cima e para baixo deixando o paciente com “cara de assustado”
- Dificuldade de falar
- Dificuldade de engolir e aumento da salivação
- Quedas frequentes desde o início da doença
Não há tratamento específico que modifique a doença, e os remédios para Parkinson têm pouco efeito.
O foco está em fisioterapia para equilíbrio, terapia da fala para melhorar a comunicação e a deglutição, além de cuidados para evitar quedas.
O acompanhamento próximo do neurologista é importante para controlar sintomas e prevenir complicações.
3. Degeneração Corticobasal (DCB)
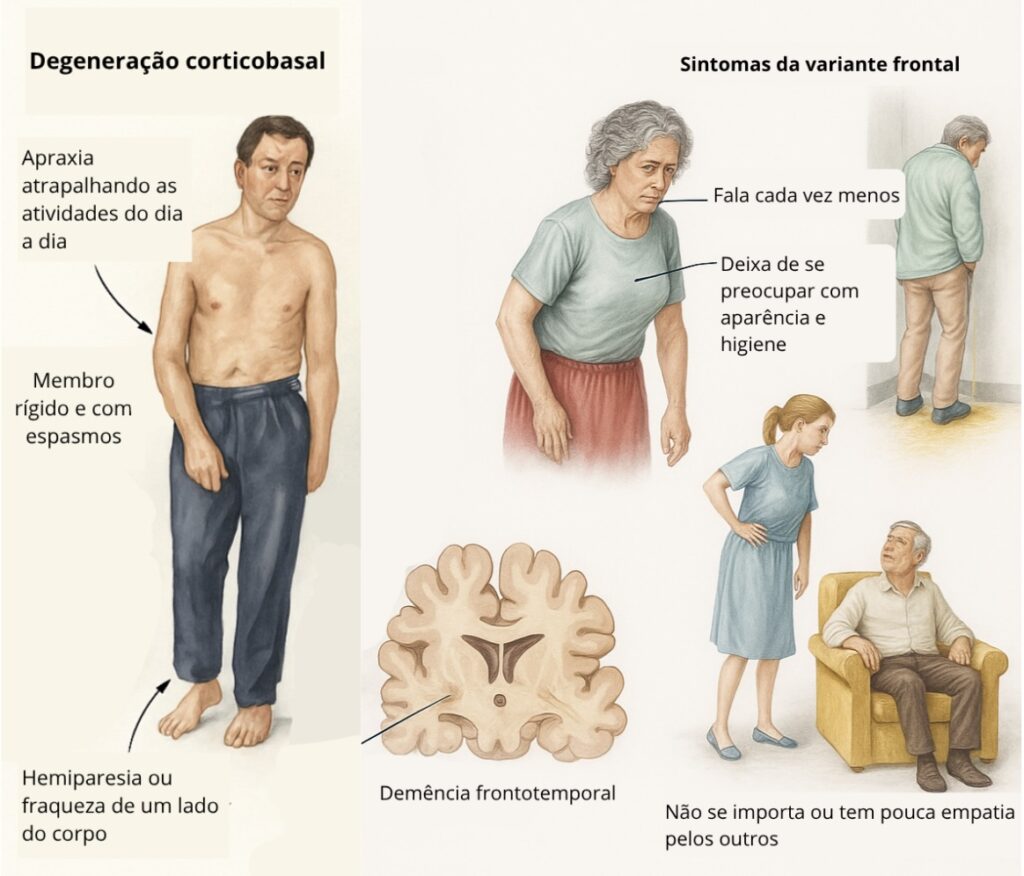
Na DCB, um lado do corpo é mais afetado, com rigidez, dificuldade para movimentos e até movimentos involuntários estranhos. Também pode ter dificuldade de falar associada.
O tratamento é direcionado para controlar os sintomas motores e não motores, mas os remédios para Parkinson geralmente têm pouco efeito.
Fisioterapia e terapia ocupacional são essenciais para ajudar na coordenação e na execução das tarefas diárias.
4. Demência com Corpos de Lewy

Essa condição combina sintomas do Parkinson com problemas de memória e demência que aparecem geralmente no primeiro ano de sintomas.
Outros sintomas muito comuns são as alucinações visuais e auditivas e a flutuação do quadro cognitivo que pode ter períodos de lucidez intercalados com períodos de confusão, que podem durar horas ou dias.
Os remédios para Parkinson podem ajudar nos sintomas motores, mas devem ser usados com cuidado, pois alguns pacientes podem ter efeitos colaterais.
Medicamentos para melhorar a memória e controlar as alterações de comportamento podem ser necessários.
Acompanhamento multidisciplinar, com apoio neurológico, psicológico e terapias, é fundamental.
Reabilitação: parte essencial do tratamento
O tratamento da Doença de Parkinson e dos parkinsonismos não se resume só aos remédios e cirurgias. A reabilitação é uma parte fundamental para ajudar a melhorar a qualidade de vida.
Ela ajuda a manter o corpo mais forte, a melhorar o equilíbrio e a facilitar as atividades do dia a dia. Além disso, contribui para o bem-estar emocional e social.
Cada paciente tem necessidades diferentes, por isso o tratamento é personalizado e feito por uma equipe especializada, que acompanha de perto cada fase da doença.
Fisioterapia: equilíbrio, marcha, mobilidade e prevenção de quedas

A fisioterapia é fundamental para melhorar a mobilidade, o equilíbrio e a forma de andar.
Muitas vezes, a dificuldade para caminhar e manter o equilíbrio é um dos sintomas que menos melhora com os remédios.
Por isso, a fisioterapia utiliza exercícios e estratégias específicas para pacientes com Parkinson, como:
- Contar os passos ao caminhar, para ajudar a manter o ritmo e evitar tropeços;
- Marchar no lugar, para estimular os movimentos das pernas;
- Exercícios de alongamento e fortalecimento muscular;
- Treinos de equilíbrio para reduzir o risco de quedas.
Além disso, a fisioterapia não deve ser feita só depois que os sintomas aparecem. Fazer fisioterapia de forma preventiva, antes mesmo de sentir dificuldades, ajuda a manter o corpo forte, a melhorar a postura e a retardar a piora dos sintomas.
Assim, o paciente pode ficar mais ativo e independente por mais tempo.
Dicas de fisioterapia para equilíbrio e marcha em Parkinson

1. Conte os passos para manter o ritmo
Quando for caminhar, tente contar em voz baixa ou mentalmente o número de passos que está dando. Por exemplo: “um, dois, um, dois…”. Isso ajuda seu cérebro a manter um ritmo constante, evitando que a marcha fique lenta ou descompassada.
2. Use a técnica do “passo longo”
Pessoas com Parkinson costumam dar passos curtos e arrastados. Pratique dar passos um pouco maiores do que o normal, alongando bem a perna à frente. Isso ajuda a melhorar o comprimento da passada e evita tropeços.
3. Marchar no lugar
Fique em pé, segurando numa cadeira ou na parede para apoio, e levante os joelhos alternadamente, como se estivesse marchando no lugar. Faça isso por 1 a 2 minutos para estimular a mobilidade das pernas.
4. Exercícios de equilíbrio
- Ficar em um pé só: Apoie-se numa cadeira e tente levantar uma perna, mantendo o equilíbrio por 10 a 15 segundos. Repita com a outra perna.
- Deslocamento lateral: Dê passos para o lado, primeiro para a direita e depois para a esquerda, mantendo o corpo ereto.
Esses exercícios fortalecem a estabilidade e ajudam a evitar quedas.
5. Pratique girar o corpo com cuidado
Tente girar o tronco devagar, como se fosse olhar para trás, sem virar só a cabeça. Isso melhora a flexibilidade e a segurança na hora de mudar de direção ao caminhar.
6. Use marcações no chão para ajudar a andar
Coloque fitas coloridas ou objetos no chão para marcar o caminho e estimule-se a dar passos exatamente entre essas marcas. Isso ajuda o cérebro a focar no movimento e melhora a coordenação.
7. Respire e relaxe
Respirar fundo e de forma calma durante os exercícios ajuda a diminuir a tensão muscular e melhora o controle dos movimentos.
Importante:
- Sempre faça esses exercícios com orientação de um fisioterapeuta experiente.
- Comece devagar e respeite seu limite.
- Se sentir tontura, dor ou falta de equilíbrio excessiva, pare e procure ajuda.
Fonoaudiologia: fala, deglutição e comunicação

O Parkinson pode afetar a fala e a capacidade de engolir, o que dificulta a comunicação e a alimentação.
A treino com fonoaudiologia ajuda a melhorar a voz, tornando a fala mais clara e forte.
Ela também ensina exercícios que evitam engasgos e ajudam na mastigação, o que também pode prevenir problemas como a pneumonia.
Com esse cuidado, o paciente fala melhor e se alimenta com mais segurança.
Terapia ocupacional: adaptação da rotina e autonomia

A terapia ocupacional tem como foco ajudar o paciente a continuar realizando suas atividades diárias com o máximo de autonomia possível.
Isso inclui aprender novas formas de fazer tarefas como se vestir, cozinhar, tomar banho e usar objetos do dia a dia.
O terapeuta ocupacional pode indicar adaptações simples em casa para facilitar a rotina e aumentar a segurança.
Assim, o paciente mantém sua independência por mais tempo e melhora sua autoestima.
Apoio psicológico: enfrentando o diagnóstico com leveza

Receber o diagnóstico de Parkinson pode ser um desafio emocional.
O apoio psicológico ajuda o paciente e a família a lidar com as mudanças, o medo e as dificuldades que surgem.
A terapia oferece um espaço seguro para expressar sentimentos, reduzir a ansiedade e encontrar estratégias para enfrentar a doença com mais leveza.
Cuidar da saúde mental é tão importante quanto tratar os sintomas físicos.
Atividades físicas e sociais: o papel da dança, caminhada, música, hidroginástica

Manter-se ativo é fundamental para o controle dos sintomas e para o bem-estar geral.
Atividades como dança, caminhada, hidroginástica e música são ótimas opções.
A dança ajuda a melhorar o equilíbrio, a coordenação e traz alegria.
A caminhada fortalece os músculos e aumenta a disposição.
A hidroginástica oferece um exercício suave, que protege as articulações.
E a música pode melhorar o humor e a memória.
Participar de grupos e atividades sociais também ajuda a evitar o isolamento, melhora o humor e estimula a mente.
Alimentação e estilo de vida
Ter uma alimentação equilibrada e cuidar do estilo de vida são parte importante do tratamento do Parkinson. Embora não exista uma dieta específica que cure a doença, comer bem ajuda a manter o corpo forte, melhora o funcionamento do cérebro e aumenta a disposição para enfrentar os desafios do dia a dia.
Além disso, hábitos saudáveis, como praticar atividades físicas, cuidar do sono e controlar o estresse, fazem toda a diferença para quem tem Parkinson.
Existe dieta para Parkinson?

Não existe uma dieta exclusiva para Parkinson, mas uma alimentação rica em frutas, verduras, cereais integrais, proteínas magras e gorduras boas ajuda a melhorar a saúde geral.
Algumas recomendações importantes são:
- Comer fibras (Ex: aveia, frutas com casca) para evitar o intestino preso, que é comum em Parkinson.
- Manter a hidratação em dia, bebendo bastante água também auxilia no intestino preso.
- Evitar alimentos muito processados, gordurosos ou com muito açúcar.
- Comer menos, mais vezes ao dia, para ajudar na digestão e evitar desconfortos.
Ter uma alimentação saudável não só ajuda no tratamento, mas também melhora o bem-estar geral.
Proteína interfere no remédio?

Sim. Comer muita proteína junto com o remédio pode atrapalhar a ação dele, principalmente da levodopa.
Isso acontece porque a proteína pode “disputar espaço” com o remédio no intestino, fazendo com que ele demore mais para agir ou funcione menos.
Por isso, é bom evitar refeições com muita carne, ovo, leite ou derivados no mesmo horário em que você toma a medicação.
Algumas estratégias que ajudam são:
- Tomar a medicação com o estômago vazio ou com um pequeno lanche, de acordo com a orientação médica.
- Concentrar o consumo de proteínas em uma refeição, como o jantar, e evitar proteínas em excesso no café da manhã e lanches.
O neurologista pode ajudar a ajustar a alimentação e o horário dos remédios para garantir o melhor efeito possível.
Sono, rotina e manejo do estresse

Ter uma boa qualidade de sono é muito importante para quem tem Parkinson, pois a falta de descanso piora os sintomas como tremores, rigidez e cansaço.
Algumas dicas para melhorar o sono:
- Manter horários regulares para dormir e acordar.
- Evitar o uso de telas (celular, computador, TV) pelo menos uma hora antes de dormir.
- Criar um ambiente tranquilo, escuro e silencioso no quarto.
- Evitar café e alimentos estimulantes no final do dia.
Além do sono, a rotina diária também ajuda a controlar os sintomas. Ter horários definidos para as atividades, para os remédios, para as refeições e para o descanso traz mais organização e conforto.
O estresse pode piorar os sintomas do Parkinson, por isso é importante aprender a lidar com ele no dia a dia.
Práticas como exercícios físicos, meditação, técnicas de respiração e o acompanhamento psicológico ajudam muito a reduzir a ansiedade e a melhorar o bem-estar.
Cuidados com a medicação ao longo do tempo
O tratamento medicamentoso é a base para controlar os sintomas do Parkinson. Mas para funcionar bem, é preciso ter atenção e cuidado ao usar os remédios. Com o passar do tempo, pode ser necessário ajustar doses, horários ou até trocar medicamentos. Por isso, o acompanhamento regular com o neurologista é fundamental.
Seguir corretamente as orientações ajuda a manter o melhor efeito dos remédios e evita complicações.
Adesão ao tratamento: como manter a regularidade

Tomar os remédios na hora certa, na dose certa, é essencial para o tratamento dar resultado.
Aqui vão algumas dicas para manter a regularidade:
- Tenha sempre um horário fixo para tomar os remédios.
- Use lembretes no celular ou despertadores.
- Organize os comprimidos com antecedência, usando caixas organizadoras.
- Peça ajuda para a família ou amigos quando precisar.
- Nunca pare ou mude a medicação sem orientação médica.
Manter a disciplina no tratamento ajuda a reduzir os sintomas e melhora a qualidade de vida.
Sinais de que a dose precisa ser ajustada
Com o tempo, pode acontecer de a dose do remédio não controlar tão bem os sintomas. Alguns sinais de que pode ser hora de rever o tratamento são:
- Os tremores, rigidez ou lentidão voltam a aparecer ou pioram.
- O paciente sente que o remédio “para de fazer efeito” rápido demais.
- Surgem movimentos involuntários chamados discinesias.
- Aparecem sintomas novos, como cansaço excessivo ou confusão.
Se perceber algum desses sinais, é importante falar com o neurologista para ajustar a dose ou mudar a medicação.
Uso de organizadores, aplicativos e auxílio familiar
Para ajudar no controle da medicação, existem vários recursos que facilitam a rotina:
- Caixas organizadoras de comprimidos, divididas por dias e horários.
- Aplicativos para celular que enviam lembretes e avisos para tomar os remédios.
- Anotações em agendas ou calendários.
- O apoio da família ou cuidadores, que podem ajudar a lembrar os horários e a organizar a medicação.
Usar essas ferramentas evita esquecimentos e mantém o tratamento em dia, garantindo o melhor controle dos sintomas.
Dúvidas frequentes de quem convive com Parkinson
Quem tem Parkinson ou convive com alguém com a doença costuma ter muitas dúvidas sobre o dia a dia e o tratamento. Vamos esclarecer as perguntas mais comuns para ajudar você a entender melhor.
1. É preciso tomar remédio para sempre?
Sim, na maioria dos casos, o uso dos remédios é contínuo. O Parkinson é uma doença crônica e os medicamentos ajudam a controlar os sintomas.
Parar o tratamento pode fazer os sintomas voltarem ou piorarem.
Por isso, é importante seguir as orientações do neurologista e manter a medicação em dia para garantir mais qualidade de vida.
2. Existe risco de dependência?
Não. Os remédios para Parkinson não causam dependência química.
Eles atuam para repor ou estimular substâncias que faltam no cérebro, ajudando a melhorar os movimentos e a qualidade de vida.
Por isso, não há risco de “vício” como em alguns outros tipos de medicamentos.
3. Parkinson dá dor?

Sim, a dor pode ser um sintoma comum em Parkinson.
Ela pode acontecer por várias razões, como rigidez muscular, movimentos repetitivos ou alterações na postura.
A boa notícia é que existem tratamentos para controlar a dor, como remédios específicos, fisioterapia e outras terapias.
Fale com seu neurologista se sentir dor para que ele possa ajudar.
4. O remédio pode causar alucinação?
Alguns medicamentos usados no tratamento podem, sim, causar alucinações, principalmente em pessoas mais velhas ou em doses altas.
Isso não acontece com todos e pode ser controlado ajustando a medicação.
É importante avisar o neurologista se surgir algum sintoma diferente, como ver coisas que não existem.
5. Quem tem Parkinson pode viajar, trabalhar, dirigir?

Na maioria dos casos, sim!
Pessoas com Parkinson podem viajar, trabalhar e dirigir, principalmente nos estágios iniciais, quando os sintomas estão controlados.
É fundamental fazer avaliações regulares com o neurologista para garantir a segurança.
Em alguns casos, pode ser necessário adaptar as atividades ou evitar situações de risco.
Mas o Parkinson não impede de viver bem e realizar seus planos.
A importância do acompanhamento com especialista
Por que o neurologista precisa acompanhar de perto
O Parkinson é uma doença que muda com o tempo. Por isso, é fundamental ter um acompanhamento regular com o neurologista.
Só um especialista consegue avaliar os sintomas, entender as necessidades de cada fase e ajustar o tratamento para garantir o melhor resultado.
Além disso, o acompanhamento permite identificar e tratar os sintomas não motores, que nem sempre são percebidos facilmente.
O papel do neurologista com subespecialização em distúrbios do movimento
O neurologista que é especialista em distúrbios do movimento tem um conhecimento ainda mais profundo sobre o Parkinson e outras doenças que afetam o movimento.
Ele está preparado para reconhecer os sinais precoces, indicar os tratamentos mais atuais e personalizados, e acompanhar as mudanças ao longo do tempo.
Ter esse cuidado especializado faz toda a diferença na qualidade de vida do paciente.
Ajustes frequentes = mais qualidade de vida
O tratamento do Parkinson não é sempre igual. Com o tempo, é comum precisar fazer ajustes na medicação, na fisioterapia e nas terapias complementares.
Essas mudanças são importantes para manter o controle dos sintomas e reduzir efeitos colaterais.
Quando o tratamento é personalizado e revisado com frequência, o paciente pode viver melhor, com mais autonomia e conforto.
Conclusão: Parkinson tem tratamento — e ele funciona
É fundamental lembrar que a Doença de Parkinson tem tratamento.
Hoje, existem vários recursos disponíveis — não só os remédios, mas também terapias, cirurgias e apoio psicológico.
O tratamento vai muito além das medicações: é um cuidado completo, que envolve atenção ao corpo, à mente e ao bem-estar.
Com acompanhamento e cuidado adequados, é possível ter uma vida com qualidade, realizar atividades e aproveitar cada momento.
Se você tem dúvidas ou sente algum sintoma, não espere. Procure um neurologista especialista e comece o cuidado o quanto antes.
Leia também:
Tremor ou tremedeira: saiba quando é normal e quando pode ser Parkinson
Quando procurar um neurologista? Descubra se está na hora de agendar sua consulta
Tremor é sintoma que pode estar ligado a diferentes problemas
Dor de cabeça ou enxaqueca? Descubra as causas e quando procurar um Neurologista
Esquecimentos, demência e Alzheimer: quando se preocupar e como um neurologista pode ajudar
Derrame, AIT e AVC: Tudo o Que Você Precisa Saber para Proteger Seu Cérebro
Convulsão e Epilepsia: o que é, sintomas, causas e tratamento
Tontura e Vertigem: O Que Pode Ser, Causas, Sintomas e Tratamentos